 Заболевания билиарной системы широко распространены, как среди взрослых, так и среди детей. Они сопровождаются целым рядом симптомов, одним из которых является механическая желтуха.
Заболевания билиарной системы широко распространены, как среди взрослых, так и среди детей. Они сопровождаются целым рядом симптомов, одним из которых является механическая желтуха.
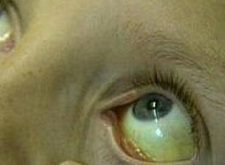
Механическая желтуха — это результат нарушения оттока желчи в ДПК. Для данного синдрома характерно окрашивание кожных покровов, слизистых оболочек и склер глаз в желтый цвет. Интенсивность проявления такого отклонения напрямую зависит от причины его возникновения и степени тяжести основного заболевания.
Выявляется такое нарушение посредством проведения визуального осмотра и ряда лабораторных исследований. Немаловажное значение имеет анализ на содержание билирубина в сыворотке крови. При синдроме механической желтухи уровень этого белка будет повышенным.
Что это такое?
Механическая желтуха — это окрашивание слизистых оболочек и кожных покровов в желтый цвет, происходящее на фоне гипербилирубинемии.
Повышение уровня билирубина является следствием нарушения проходимости желчных протоков, вследствие чего желчь не может в полной мере выделяться в просвет двенадцатиперстной кишки. Возникновение этого синдрома значительно отягощает течение основного заболевания, и может серьезно затруднить его лечение.
Классификация
В зависимости от степени тяжести, классифицирующейся по уровню билирубина в крови, механическая желтуха бывает:
- легкой формы — до 85 мкмоль/л;
- средней степени тяжести — от 86 до 169 мкмоль/л;
- тяжелой — выше 170 мкмоль/л.
При полной обтурации желчевыводящих путей показатель билирубина с каждым разом увеличивается на 30-40 мкмоль/час.
Если при СМЖ требуется хирургическое вмешательство, используется балловая классификация патологии. Она необходима для выбора оптимального метода операции. Основные критерии такой градации:
- уровень билирубина менее 60 мкмоль/л — 1 балл;
- от 60 до 200 мкмоль/л — 2 балла;
- свыше 200 мкмоль/л — 3 балла.
Существует 3 стадии развития СМЖ:
- Холестатическая. На этом этапе происходит закупорка желчных протоков с последующим нарушением оттока желчи.
- Цитолитическая. На фоне застоя желчи отмечается развитие гепатоцитолиза.
- Смешанная. Для этой фазы характерно присоединение проявлений холангита и развитие стриктурно-функциональных изменений печени.

Причины
На сегодняшний день причины развития механической желтухи изучены достаточно хорошо. Они могут крыться в доброкачественных патологиях желчевыводящих путей:
- пороках их развития;
- артезиях ЖВП;
- дивертикулах ДПК, расположенных вблизи большого сосочка ДПК;
- гипоплазии желчных протоков;
- наличии кист в желчных протоках;
- желчнокаменной болезни с сопутствующим холанголитиазом;
- присутствии вколоченных камней в БСДПК;
- образовании структур в желчных протоках;
- стенозе БСДПК.
Развитие механической желтухи может быть связано также с наличием воспалительных заболеваний:
- острого холецистита, сочетающегося с перипроцессом;
- холангита;
- острого или хронического индуративного панкреатита;
- кисты, расположенной в тканях головки ПЖЖ с сопутствующим сдавлением желчного протока;
- острого папиллита.
Опухолевые процессы тоже нередко сопровождаются проявлением СМЖ. Особенно часто данное отклонение развивается, если доброкачественные или злокачественные новообразования поражают:
- печень;
- внутрипеченочные или внепеченочные протоки;
- БСДПК;
- головку ПЖЖ;
СМЖ может стать следствием папилломатоза желчных протоков, метастазов раковых опухолей разной локализации в печень, либо лимфом, расположенных в ее воротах. Такие новообразования вызывают сдавление общего желчного протока, что приводит к появлению желтухи.
В некоторых случаях механическая желтуха развивается у пациентов с эхинококкозом печени, альвеококкоза или аскаридоза.
Симптомы
Первым и основным симптомом механической желтухи является приобретение кожей и слизистыми оболочками (особенно, глазными склерами) желтоватого оттенка.
Другие проявления синдрома:
- Холестаз. При нарушении выделения желчи в кишечник происходит ухудшение его моторики. Наблюдается снижение перистальтики и развитие гипотонуса. Вследствие этого почти 70% жиров не подвергается переработке кишечником, поэтому происходит их выделение с калом. Испражнения при этом приобретают светлый оттенок, либо и вовсе обесцвечиваются.
- Гипотония. Понижение артериального давления спровоцировано действием желчных кислот на центр блуждающего нерва, синусовый сердечный узел и кровеносную, сосудистую системы.
- Повышение уровня вредного холестерина в крови. По причине закупорки ЖВП нарушается отток желчи, которая начинает проникать в кровь и лимфатические сосуды. Результатом этого нарушения становится гиперхолестеринемия.
Помимо этого, синдром механической желтухи нередко сопровождается:
- депрессией;
- сонливостью днем и бессонницей ночью;
- повышенной утомляемостью;
- раздражительностью;
- приступами головной боли;
- зудом по телу, возникающим вследствие нервных окончаний кожи;
- ослаблением иммунитета, связанным с разрушением лейкоцитов;
- снижением свертываемости крови;
- развитием авитаминоза;
- воспалительным поражением печени и ПЖЖ.
Также при синдроме механической желтухи эритроциты начинают разрушаться интенсивнее, что сопровождается повышенным выделением гемоглобина. На этом фоне происходит развитие почечной и печеночной недостаточности.

Диагностика
Для прохождения обследования необходимо обратиться к терапевту или гепатологу. Схема диагностики включает в себя, прежде всего, тщательный сбор анамнеза с параллельным проведением физикального осмотра. В ходе этого процесса при наличии СМЖ у пациента фиксируется:
- повышенная температура тела;
- мышечное напряжение брюшины в области правого подреберья;
- образование, расположенное в брюшной полости, которое четко прощупывается при пальпации.
Лабораторная диагностика при СМЖ базируется на проведении биохимического исследования крови, общеклинического анализа мочи и копрограммы (анализа кала). На данный синдром указывают отклонения в виде:
- повышения уровня прямого билирубина и щелочной фосфатазы (в сравнении с АЛТ и АСТ) в сыворотке крови;
- нормального ПТВ или выравнивания его показателей при введении витамина К;
- билирубинурии с преобладанием в моче прямого билирубина;
- отсутствия уробининогена в урине и кале.
Из инструментальных методов диагностики проводят:
- Трансабдоминальное УЗИ (ТАУЗИ). Эта процедура выполняется одной из первых, и играет роль своеобразного отсеивающего фактора в дифференциальной диагностике подпеченочной и печеночной МЖ.
- Спиральную компьютерную томографию (СКТ). При помощи данного метода можно выявить дилатацию желчных протоков, и установить причины их обструкции.
- Магнитно-резонансную томографию (МРТ). Процедура проводится в сочетании с магнитно-резонансной холангиопанкреатикографией, и позволяет определить уровень и протяженность обструкции, а также узнать ее причины.
- Эндоскопическую ретроградную холангиопанкреатографию и чрескожную чреспеченочную холангиографию. Эти процедуры являются самыми информативными при блоке желчевыводящих путей.
Лечение механической желтухи
Лечение больных с СМЖ должно быть комплексным, и проводиться под тщательным наблюдением врача. Консервативная терапия включает в себя:
- Удаление токсинов из организма. Достигается такой терапевтический эффект путем обеспечения форсированного диуреза, введением гемодеза или его аналогов.
- Введение пластических элементов, восстанавливающих печеночную паренхиму. Но с такими препаратами необходимо проявлять осторожность. Во-первых, до купирования желчной гипертензии данные вещества плохо усваиваются гепатоцитами, а если и абсорбируются, то в весьма низких количествах. Во-вторых, чрезмерная их концентрация в организме приводит к перегрузке гепатоцитов, следствием чего становится нарушение адаптационных процессов и общего функционирования печени. По этим причинам пластические вещества должны применяться в минимальных терапевтических дозировках, и курсами не более 7 — 10 суток. Препараты данной группы: Пентоксил, нуклеинат натрия, Метацин, оротат калия и др.
- Препараты, улучшающие обменные процессы в гепатоцитах: АТФ, коэнзим А, витамины группы В, Мексидол, аскорбиновая кислота и пр.
- Препараты протромбинового комплекса (Викасол). Они необходимы для нормализации показателя факторов свертывания крови, которые понижены при СМЖ.
- Анаболики. Их дозы должны быть минимальными. Более того, прописываются они не всем пациентам, поэтому не стоит заниматься самолечением.
- Препараты, улучшающие кровоснабжение паренхимы печени (Реополиглюкин и др.). Основное их действие направлено на восстановление микроциркуляции в паренхиматозных тканях.
- Антибиотики. Препараты этой группы назначаются при наличии инфекционных заболеваний ЖВП, вызванных патогенными микроорганизмами. У подавляющего количества пациентов с механической желтухой происходит значительное ослабление иммунитета, поэтому антибактериальные средства необходимо сочетать с лекарствами, укрепляющими иммунную систему: Продигиозаном, Левамизолом и пр.
Хирургическое лечение
Механическая желтуха не является отдельным заболеванием, и не считается показанием к хирургическому вмешательству. Но в лечении некоторых пациентов с данным синдромом без операции обойтись не удается. Прежде всего, это касается ситуации, когда у больного присутствуют конкременты (камни) в желчных протоках или желчном пузыре.
Хирургическое лечение может проводиться с применением различных методик:
- Эндоскопической холедохолитотомии. При помощи фиброгастроскопа врач находит зону поражения, после чего вводит специальный инструмент для электрического рассечения наружного желчного сфинктера. Далее в просвет холедоха вводится литоэкстрактор, который дает возможность извлечь образовавшиеся камни наружу.
- Лапароскопической холедохолитотомии. Во время процедуры производят вскрытие холедоха и выполняют лапароскопическое извлечение конкремента.
- Механической литотрипсии. Эта процедура подразумевает захват камня специальной усиленной корзиной с его последующим дроблением и экстракцией в просвет ДПК. Такая манипуляция эффективна в 80-90% случаев, но она противопоказана при плотных неподвижных камнях, тесно прилегающих к стенке желчного протока.
- Наложения пункционной холецистостомы. Такое вмешательство способствует разгрузке протоковой печеночной системы. Это первый этап терапии при желчнокаменной или опухолевой болезни ЖП или его протоков. Вторым этапом является удаление конкремента или новообразования. Использование пункционной холецистостомы назначается только в самых тяжелых случаях.
- Эндопротезирования желчных протоков. Операция проводится под контролем рентгенэндоскопа. В желчные протоки вводится 22 эндопротеза проксимальнее уровня блока. После этого дистальный конец стента выводится в просвет ДПК. Процедура проводится с целью обеспечения длительной декомпрессии желчевыводящей системы при синдроме механической желтухи, обусловленной наличием злокачественных опухолей.
- Протезирования общего желчного протока. Подразумевает выполнение наружного чрескожного чреспеченочного дренирования общего желчного протока. В ходе операции в просвет ДПК вводится дистальный конец дренажной трубки, при этом дистальный ее конец погружается под кожу. Это дает возможность, при необходимости, осуществлять его санацию или замену.
При «высоком» блоке желчных протоков, созданном опухолями, камнями или стриктурами, проводятся комбинированные — чрескожные и эндоскопические — дренирования ЖВП. Наряду с ретроградными эндоскопическими методиками используется также антеградное чрескожное чреспеченочное дренирование желчных протоков. Затем осуществляется переход в наружно-внутреннее или внутреннее дренирование.
Методика операции при СМЖ, обусловленной опухолями, стриктурами или конкрементам ЖВС, подбирается строго индивидуально. Все зависит от состояния пациента, выраженности болезни и наличия у больного противопоказаний к проведению того или иного вида хирургического вмешательства.
Питание при механической желтухе
Правильное питание при СМЖ не поможет полностью искоренить проблему. Но оно необходимо для стимуляции оттока желчи и усиления эффективности проводимого лечения.
При механической желтухе необходимо полностью отказаться от употребления:
- мясных, грибных, рыбных, куриных бульонов и блюд, изготовленных на их основе;
- консервов;
- маринованной продукции и маринадов как таковых;
- солений;
- кондитерских кремов и продуктов, которые его содержат;
- какао и изделий, приготовленных с его добавлением;
- копченостей;
- мясных и рыбных деликатесов;
- мороженого и всей охлажденной продукции, включая напитки;
- грибов;
- шпината;
- бобовых культур;
- редьки и редиса;
- пряностей;
- специй;
- приправ;
- крепкого черного чая;
- жирной пищи;
- жареных блюд;
- жирных сортов мяса и рыбы;
- кислых фруктов и ягод;
- свежеиспеченного хлеба;
- сдобы;
- яиц;
- алкоголя.
Вместо вышеперечисленных продуктов рекомендуется включить в рацион:
- молочную продукцию с низким процентом жирности;
- разные виды каш;
- макароны;
- овощные блюда;
- супы из фруктов и молока;
- отварное или паровое нежирное мясо, птицу, рыбу;
- серый хлеб;
- домашние сухари;
- сливочное масло;
- оливковое и подсолнечное масла;
- сладости домашнего приготовления без какао и крема;
- некислые фрукты и ягоды.
Такие особенности диеты при механической желтухе одинаковы для взрослых и детей. Соблюдать ее также рекомендуется во время подготовки к хирургическому вмешательству на органах желчевыводящей системы, а также в послеоперационном периоде.

Осложнения
Нелеченная механическая желтуха является фактором, предрасполагающим к развитию тяжелых гнойно-септических осложнений:
- острого холангита;
- печеночного абсцесса;
- холангиогенного абдоминального сепсиса.
Возникновение таких нарушений связано с транслокацией и каникулярной миграцией патогенных микроорганизмов из кишечника, вызванной желчной гипертензией.
Помимо всего вышеописанного, на фоне СМЖ может произойти:
- потеря печенью своей антитоксической функции;
- накопление аммиака, ацетона, фенолов в организме;
- развитие микрососудистого почечного тромбоза;
- увеличение показателей креатинина в крови;
- развитие гипоксии всего организма (можно заподозрить по синеватому оттенку конечностей);
- возникновение почечной и печеночной недостаточности;
- печеночная энцефалопатия;
- кровотечение из ЖКТ;
- сепсис.
Некоторые осложнения могут привести к летальному исходу пациента, поэтому терапию СМЖ необходимо начинать своевременно.
Профилактика
Для предотвращения развития СМЖ необходимо правильно питаться, вести активный образ жизни, а главное, своевременно обращаться к врачу и проходить полное лечение при заболеваниях печени и/или желчного пузыря. Пациентам, находящимся в группе риска, рекомендуется придерживаться ранее описанной диеты, или, хотя бы, свести потребление вредной пищи к минимуму.




Добрый вечер!
Необыкновенно незабываемый сайт.
Много приколов…Mefedron, Гердос, Мяу-Мяу, PVP, и т.д.
Доброе пожаловать на сайт: