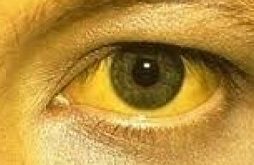
Желтуха новорожденных (или неонатальная желтуха) — это окрашивание кожных покровов и слизистых оболочек младенца в желтый цвет.
Желтуха новорожденных (или неонатальная желтуха) — это окрашивание кожных покровов и слизистых оболочек младенца в желтый цвет.
В большинстве случаев это сугубо физиологическое явление, возникающее по причине высокого содержания билирубина в крови ребенка. Обычно такая желтуха не требует лечения, поскольку проходит сама в течение первых нескольких недель жизни малыша.
Физиологическая желтуха встречается у 80% недоношенных детей. В подавляющем количестве случаев она не считается заболеванием, поскольку проявляется по причине адаптации организма младенца к новым условиям жизни. Но в некоторых случаях окрашивание кожи и слизистых в желтый цвет носит не физиологический, а патологический характер. Выявить отклонение можно только при условии, что родители будут максимально наблюдательными в первые недели жизни малыша.
Физиологическая желтуха новорожденных
Желтуха — состояние, при котором повышается уровень билирубина в крови. Откладываясь в тканях организма, этот белок придает коже и слизистым оболочкам желтоватого оттенка. Такое явление отмечается у каждого третьего новорожденного малыша, и связано с адаптацией его организма к новым условиям окружающей среды.
Билирубин является пигментным веществом, которое образуется в процессе распада эритроцитов. Излишки белка выводятся под воздействием специальных ферментов, а за этот процесс отвечает печень. Он является непрерывным у взрослых людей и маленьких детей, но у новорожденных младенцев, ввиду их физиологических особенностей, выведение билирубина осуществляется медленнее.
Основными причинами развития неонатальной желтухи принято считать:
- Высокую концентрацию эритроцитов в период внутриутробного развития плода. Это абсолютно нормальное явление, поскольку повышенный уровень красных кровяных телец в этом случае обеспечивает нормальное развитие ребенка в условиях пониженного содержания кислорода. Вследствие этого, после рождения малыша, эти эритроциты начинают активно разрушаться, выделяя большое количество билирубина. Из-за сниженной скорости его выведения из детского организма кожа и слизистые на время приобретают желтоватый оттенок.
- Функциональную незрелость печени новорожденного. Вследствие этого наблюдается нехватка специфического белка, который отвечает за перенос билирубина сквозь мембраны гепатоцитов с последующим его выведением из организма.
В силу вышеперечисленных обстоятельств, у многих новорожденных младенцев может наблюдаться физиологическая желтуха. Первые ее признаки проявляются, как правило, на 2-3 день с момента рождения малыша. Кожа и слизистые оболочки сохраняют желтоватый окрас в течение 2-3 недель, после чего самостоятельно, без какого-либо вмешательства и специального лечения, приобретают свой естественный, нормальный оттенок.
Если младенец с первых дней жизни находится на грудном вскармливании, то желтуха у него может проявиться несколько позже — к концу первой недели после рождения. При этом интенсивность окрашивания кожи и слизистых заметно более низкая, чем у тех деток, у которых желтуха проявилась в первые сутки.
У недоношенных деток физиологическая неонатальная желтуха может сохраняться от 3 недель до 1 месяца. Такое состояние не является заразным, а также обычно не представляет для здоровья малыша никакой опасности. В этом случае важно занять выжидательную позицию, и регулярно показывать младенца неонатологу или семейному врачу. Если желтуха не проходит в течение нескольких месяцев, то только в этом случае может понадобиться специальное лечение.
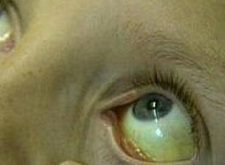
Патологическая желтуха новорожденных
Патологическая неонатальная желтуха развивается в течение первых суток с момента рождения ребенка. Ее можно отличить от физиологической только в том случае, если малыш находится под тщательным наблюдением врачей. Такое состояние грозит серьезными осложнениями, поэтому требует незамедлительного начала терапии.
В норме пожелтение кожных покровов отмечается на животе, спине и лице новорожденного. Крайне тревожным и опасным признаком является распространение желтушности на руки и ноги ребенка на вторые сутки после рождения.
Прогрессирующее нарастание патологической неонатальной желтухи всегда сопровождается ухудшением общего самочувствия новорожденного. Вместе с этого у малыша обесцвечивается стул и темнеет моча — она приобретает оттенок черного пива. В редких случаях увеличение концентрации билирубина в крови у младенца приводит к развитию билирубиновой энцефалопатии. Ее симптомы проявляются:
- вялостью;
- сонливостью;
- плохим аппетитом;
- тошнотой;
- рвотой;
- судорогами.
Если неонатальная желтуха осложнилась билирубиновой энцефалопатией, у ребенка после кормления возникают частые срыгивания. Возможна частая икота.
Билирубиновая энцефалопатия развивается в том случае, когда организм малыша не справляется с количеством билирубина, и он впоследствии проникает в головной мозг. Такой процесс способен стать причиной развития так называемой «ядерной желтухи» — хронического поражения ЦНС.

Патологическая желтуха может быть обусловлена целым рядом причин:
- Ферментной недостаточностью печени. Это наследственное заболевание, при котором отмечается крайне низкая выработка печеночных ферментов. Желтуха новорожденных в таком случае называется конъюгационной.
- Недостаточностью ферментативных эритроцитарных систем. Такая желтуха называется ферментативной.
- Инфекционными и токсическими поражениями печени. Они становятся причиной печеночной патологической желтухи новорожденных.
- Нарушениями оттока желчи. В этом случае речь идет о механической желтухе.
Это еще не все причины, по которым возможно развитие патологической желтухи новорожденных. Вместе с этим, пожелтение кожи младенца может произойти на фоне:
- резус-конфликта между матерью и ребенком;
- конфликта между группами крови беременной женщины и плода;
- преждевременных или осложненных родов;
- гестационного сахарного диабета беременных;
- мелких кровоизлияний у новорожденного;
- заглатывания крови новорожденным во время прикладывания к груди (при наличии трещин на сосках у кормящей матери);
- введения женщине окситоцина во время процесса родов;
- назначения ребенку антибиотиков в первые дни жизни;
- заболеваний билиарной системы у новорожденного.
Дети с патологической желтухой должны находиться на постоянном врачебном контроле. Важно незамедлительно провести диагностику для выявления причин такого отклонения, поскольку от полученных данных будет зависеть дальнейшая терапевтическая тактика и прогнозы для новорожденного.
Диагностика
При окрашивании кожи и слизистых новорожденного в желтый цвет можно обратиться к неонатологу, семейному доктору или детскому гепатологу. Для начала проводится тщательный сбор анамнеза, который базируется преимущественно на опросе матери с установлением присутствия факторов, которые могли привести к желтухе у новорожденного младенца.
Далее врач выясняет, имеются ли у младенца проблемы с общим самочувствием, а также другие тревожные симптомы. Впоследствии проводится визуальный осмотр кожи малыша для определения степени интенсивности ее окрашивания в желтый цвет.
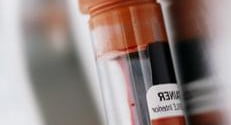
Но этих мероприятий недостаточно. Подтвердить неонатальную желтуху, а также косвенно понять ее причины можно при помощи лабораторных исследований:
- анализа крови на билирубин: выявляется гипербилирубинемия с преобладанием непрямого билирубина в организме;
- общего анализа крови, в котором может отмечаться умеренный сфероцитоз, анизоцитоз, пойкилоцитоз и прочие отклонения;
- общего анализа мочи: выявляется гемоглобинурия.
При подозрении на наличие серьезных заболеваний билиарной системы у новорожденного могут также назначаться:
- печеночные пробы;
- анализ крови на вирусы гепатита;
- сопрограмма;
- скрининг-тест новорожденных;
- коагулограмма;
- копрограмма кала;
- УЗИ печени;
- рентгенологические исследования;
- гепатобилиарная сцинтиграфия;
- МРТ печени и желчевыводящих путей.
В случае крайней необходимости назначается биопсия печени с последующим гистологическим исследованием отобранного образца ткани органа.
Лечение
Нарастание уровня билирубина в крови новорожденного часто является следствием позднего отхождения мекония — первородного кала. Чтобы ускорить этот процесс, необходимо как можно чаще прикладывать малыша к груди. Молозиво, которое выделяется в течение нескольких дней после родов, действует на детский организм в качестве своеобразного слабительного, что способствует быстрому и полному выведению мекония. В результате этого из организма удаляются также излишки билирубина.
Если желтуха у новорожденного младенца является физиологической, а не патологической, то болезнью она не считается, поэтому никакого лечения не требуется. Проявить настороженность необходимо в том случае, если:
- уровень билирубина превышает показатель в 18 мг/дл;
- желтуха развилась в течение первых суток после рождения ребенка;
- лабораторные показатели неуклонно растут;
- желтуха сохраняется на протяжении 14 дней или больше;
- самочувствие младенца резко ухудшилось или продолжает усугубляться.
Все вышеперечисленные признаки являются основанием для проведения более тщательной и углубленной диагностики. Важно установить причину отклонений, которая может крыться в:
- интенсивном распаде эритроцитов;
- гипотиреозе;
- печеночных заболеваниях;
- инфекционных болезнях;
- патологических метаболических расстройствах.
Методика терапии зависит от возраста младенца, срока его рождения и степени тяжести гипербилирубинемии. Главными составляющими терапевтической схемы обычно являются:
- частое прикладывание ребенка к груди;
- фототерапия;
- обменное переливание крови.
Если неонатальная желтуха развилась у недоношенного ребенка, то лечение должно быть более интенсивным, и проводиться под круглосуточным наблюдением врачей. Терапию необходимо проводить до тех пор, пока уровень билирубина в крови у новорожденного не достигнет 45 мкмоль/л крови. Это нормальные показатели вещества в организме 1-месячного младенца.

Фототерапия
Фототерапия назначается всем младенцам с неонатальной желтухой, у которых уровень билирубина в крови достигает показателя 21 мг/дл крови, либо превышает его. Благодаря светолечению удается трансформировать транс-билирубин в водорастворимый изомер цис-билирубин. Последний, в свою очередь, хорошо и быстро выводится вместе с мочой и каловыми массами.
Фототерапия при желтухе новорожденных не предполагает использования ультрафиолетового излучения. Применяется синий свет той частоты, которая необходима в каждом отдельном случае. Во время процедуры глаза ребенка должны быть хорошо и надежно закрыты во избежание проникновения светового луча. Именно поэтому на глаза младенцу надевают плотную светонепроницаемую повязку.
Обменное переливание крови
Обменное переливание крови является альтернативным вариантом лечения желтухи новорожденных в том случае, когда фототерапия является неэффективной. Такая манипуляция также назначается младенцам, нарушенное состояние здоровья которых связано с серьезными патологическими поражениями гепатобилиарной системы. Назначается такая лечебная процедура с обязательным учетом возраста ребенка, степени интенсивности желтухи, доношенности новорожденного и некоторых других критериев. Однако данная терапевтическая методика обязательна в том случае, если уровень билирубина в крови у новорожденного превышает показатель в 25 мг/дл.
Лечение микроэлементами
При патологической желтухе у новорожденных может назначаться комплекс микроэлементов:
- кальция в расчете 50 мг/кг веса в сутки;
- фосфора в количестве 25 мг/кг веса в сутки;
- сульфата цинка в дозе 1 мг/кг веса в сутки.
Продолжительность лечения устанавливается строго индивидуально.
Лечение энзимами
При ферментативной недостаточности, являющейся причиной желтухи новорожденных, назначаются энзимы. Обычно младенцам прописывают препараты Креон 10000, доза которого зависит от степени тяжести течения основного заболевания, или Панкреатин — по 1000 ЕД липазы на 1 кг веса в сутки.
В особо тяжелых случаях, когда консервативное лечение не дает результатов, врачи могут прибегать в оперативному лечению желтухи новорожденных. Но хирургическое вмешательство целесообразно лишь в том случае, если имеют место нарушения со стороны гепатобилиарной системы, сопровождающиеся затруднением оттока желчи.
Как определить, что желтуха исчезает?
Первым признаком, указывающим на выздоровление ребенка, является постепенное исчезновение желтого оттенка. В первую очередь обычно бледнеют слизистые оболочки органов зрения, затем кожа живота и конечностей. Дольше всего признаки желтизны могут сохраняться на лице, но и они не полностью проходят через 2-3 дня после появления положительной динамики.
Самочувствие ребенка также улучшается. Младенец становится более активным, у него увеличиваются периоды бодрствования, сон становится более продолжительным и спокойным. Заметными становятся и поведенческие изменения. Ребенок становится спокойнее, приступы внезапного плача появляются реже. Если внимательно понаблюдать за младенцем, можно заметить, что он пытается фиксировать взгляд на предметах и начинает реагировать на голос мамы или другого человека, который за ним ухаживает.
Все эти симптомы в совокупности указывают на то, что показатели крови приходят в норму, уровень билирубина снижается, и работа печени и желчного пузыря соответствует физиологическим нормам.

Сколько держится и когда должна пройти желтуха?
Определить, когда проходит желтушность кожи ребенка можно исходя из того, в какой форме она протекает. Физиологическая разновидность исчезает спустя 2-3 недели после рождения. Протекает волнообразно, с периодическим усилением, ослаблением пигментации.
Первые несколько дней после рождения за малышом тщательно наблюдают. Анализ на билирубин проводят ежедневно. В большинстве случаев интенсивность нарушения падает за первые трое суток. Далее наблюдается незначительное превышение желчного пигмента в составе крови. Выраженная желтушность проходит на 5-6 день, что является основанием для выписки ребенка. Если расстройство не проходит — мать с малышом оставляют в роддоме.
Рассматривая сколько длится желтушка новорожденных, важно учитывать, что на процесс нормализации показателей влияет много факторов. К ним относятся характер и способ питания, общее состояние. Иногда пожелтение кожи является следствием введение вакцин от гепатита, которые делают в первые 24 часа.
Если кожа пожелтела после выписка из роддома, рекомендуется обратиться к педиатру. Данное нарушение может провоцироваться многочисленными заболеваниями, в том числе потенциально опасными для жизни ребенка.
Последствия
Неонатальная желтуха в большинстве случаев безопасна, не имеет последствий и проходит самостоятельно. Однако пожелтение кожи и слизистых, вызванное патологическими факторами, может привести к серьезным последствиям — билирубиновой энцефалопатии, обструкции желчевыводящих путей, желчнокаменной болезни и пр. В этом случае прогнозы значительно ухудшатся, а ребенку потребуется серьезное лечение.
Профилактика
Предотвращение неонатальной желтухи — вопрос сложный, и всецело зависящий от будущей матери. Полностью исключить вероятность окрашивания кожи малыша в желтый цвети нельзя, но снизить такую вероятность можно. Делается это за счет:
- ответственного подхода к планированию беременности;
- прохождения скрининга антител у беременных без учета группы крови и резус-фактора;
- проведения профилактических мероприятий, направленных на предотвращение плацентарной недостаточности;
- ОЗПК плода с использованием метода кордоцентеза;
- УЗИ скрининга плода на 18, 20, 24, 26, 30-32, 34-36 неделях гестации;
- определения титра антител в сыворотке беременных в динамике для своевременного родоразрешения;
- исключении перенашивания беременности.
Конечно, и эти шаги не являются залогом того, что желтуха новорожденных не проявится. И если она, все же, возникла, не стоит впадать в панику. Необходимо тщательно следить за состоянием ребенка, и при первых тревожных изменениях сообщать о них врачу.