 Гепатоз – печеночное заболевание, характеризующееся нарушением процесса метаболизма в гепатоцитах.
Гепатоз – печеночное заболевание, характеризующееся нарушением процесса метаболизма в гепатоцитах.
Вследствие этого начинают развиваться дистрофические изменения в клетках печени, что затем приводит к их замещению жировыми тканями. Жировой гепатоз является обратимым процессом, который можно не только излечить, но и предотвратить.
В противном случае болезнь приведет к необратимым процессам, которые, в свою очередь, вызовут развитие опасных для здоровья больного осложнений.
Причины развития
Жировым гепатозом называется разновидность патологических процессов, сопровождающихся нарушением обменных процессов в печеночных клетках. Болезнь развивается постепенно под воздействием накопления жировых клеток в тканях печени. Впоследствии эти клетки начинают замещать гепатоциты, что вызывает дистрофические процессы в тканях больного органа.
Существует целый ряд причин развития жирового гепатоза. К самым распространенным из них относят:
- патологии, нарушающие процесс метаболизма: сахарный диабет и прочие эндокринные заболевания, ожирение (особенно тяжелая его степень) и пр.;
- длительное воздействие на организм токсических веществ, медикаментозных препаратов, алкоголя;
- дефицит белка в рационе;
- соблюдение жестких диет;
- переедание;
- нарушение функционирования надпочечниковой коры;
- избыточное содержание в организме липидов и липопротеинов;
- хронизация заболеваний органов желудочно-кишечного тракта;
- вирусные заболевания печени (в особенности гепатиты);
- переизбыток печеночных ферментов;
- наследственность.
Часто ожирение печени развивается на фоне чрезмерного поступления в кровь липидов (жиров). Но иногда это происходит при неспособности организма выводить лишние жиры из организма. Нарушение данной функции часто обусловлено дефицитом биологически активных веществ, участвующих в липидном обмене (к примеру, белков).
Этиологические разновидности гепатоза
В большинстве случаев накопление лишнего жира в печеночных клетках происходит под токсическим воздействием, обусловленным патологическими состояниями организма. Самой распространенной причиной такого влияния является алкоголь. Если же этиология заболевания никак не связана с токсическим влиянием, оно классифицируется как первичный неалкогольный стеатоз.
Женщины, лица старше 45 лет, пациенты с абдоминальной формой ожирения, склонность к артериальной гипертензии – это те факторы, которые тоже предрасполагают к развитию жирового гепатоза.
Степени
Согласно общепринятой классификации, болезнь разделяют на 4 стадии развития. При их определении учитывается количество пораженных гепатоцитов, а также определяется дальнейший прогноз для пациента.
- Нулевая стадия характеризуется замещением единичных клеток печени жировыми тканями.
- Первая стадия сопровождается поражением 10-335 печеночных клеток. Размер жировых капель увеличивается, что приводит к образованию отдельных очагов поражения.
- На второй стадии в патологический процесс вовлекается от 33 до 66% гепатоцитов. Очаги клеточного ожирения формируют различные соединения.
- При переходе заболевания на третью стадию развития происходит распространение жировых соединений не только на печеночные клетки, но и на другие ткани. Под воздействием этого процесса формируются жировые кистозные образования. Степень поражения гепатоцитов достигает 66%.
Если лечение было начато своевременно, болезнь можно вполне успешно устранить. Однако пациент должен помнить, что этот процесс не молниеносный, и для полного излечения ему, вполне вероятно, придется проходить курс терапии в течение нескольких лет. К тому же многие рекомендации гепатолога необходимо будет выполнять пожизненно.

Симптомы
Однозначно говорить о специфической клинической картине гепатоза печени нельзя. Симптомы заболевания зависят о степени тяжести патологии.
Так, самым распространенным симптомом гепатоза на ранней стадии является ощущение дискомфорта со стороны органов пищеварительного тракта. Также могут наблюдаться и негативные изменения во внешности больного.
По мере прогрессирования патологического процесса начинает развиваться ожирения. Жировые отложения появляются на различных участках тела – боках, бедрах, ягодицах, животе, руках и даже лице. И если на начальных стадиях гепатоза этот процесс еще можно остановить, то при переходе заболевания на 3 этап развития прогнозы врачей становятся очень неблагоприятными.
При переходе патологии на 3 стадию развития происходит процесс активного фиброзирования печеночных тканей. Помимо этого, они постепенно начинают заменяться соединительнотканными структурами. Такое отклонение приводит к развитию тяжелого осложнения гепатоза – цирроза печени.
При гепатозе самыми распространенными являются жалобы пациентов на наличие следующих симптомов:
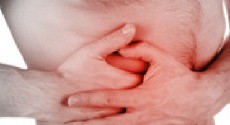
- тяжести в правом подреберье (в зоне расположении печени);
- тупых болей в области больного расположения органа (при первичном его поражении);
- острых болей в правом подреберье, возникающих по причине фиброзирования тканей, либо при развитии цирроза печени;
- снижения остроты зрения;
- ухудшения общего самочувствия;
- апатичности, подавленности;
- сонливости днем и бессонницы – ночью;
- периодических приступов тошноты;
- позывов к рвоте, сопровождающихся выделением рвотных масс с горьким (желчным) привкусом;
- развитие дисбактериоза;
- частые приступы диареи;
- кожную сыпь, напоминающую крапивничные высыпания;
- побледнение кожных покровов.
Первые стадии заболевания протекают без каких-либо видимых симптомов. И только при переходе его на третий этап развития начинают возникать первые клинические проявления. При отсутствии лечения они будут значительно усугубляться, проявляясь с все большей интенсивностью. Такое положение опасно для здоровья больного, поэтому если возникли симптомы, описанные выше, важно своевременно на них отреагировать и начать терапию.
Беременность и гепатоз печени
Жировой гепатоз печени может возникать и у женщин при беременности. Часто его развитие обусловлено изменениями в гормональном профиле пациенток, но иногда этот процесс может запустить чрезмерное употребление высококалорийных продуктов питания. Такое отклонение называют острым жировым гепатозом беременных, или сокращенно – ОЖГБ.
Данное заболевание грозит серьезными осложнениями, как при беременности, так и в ходе родовой деятельности. Подобное отклонение в особо тяжелых случаях может привести к летальному исходу матери.
Самым опасным периодом, когда существует высокий риск развития заболевания, считается интервал между 29 и 38 неделей беременности. Однако это только условные сроки, на самом деле болезнь может возникнуть и раньше.
Для жирового гепатоза при беременности характерно появление следующих симптомов:
- пожелтения кожи, а также склер и белков глаз;
- приобретение каловыми массами светлых оттенков;
- потемнения урины (она приобретает цвет темного пива или крепкого черного чая);
- общей слабости и недомогания;
- горечи во рту;
- постоянных приступов изжоги;
- тошноты;
- рвоты с желчью или без нее;
- тяжести, боли или дискомфорта в области правого подреберья;
- потери или снижения аппетита.
При возникновении любого из вышеописанных симптомов желтухи беременная женщина должна обязательно обратиться к терапевту, который ее наблюдает.
Осложнения
Невылеченный жировой гепатоз печени чреват опасными для здоровья и жизни пациента последствиями. Если своевременно не отреагировать на тревожную симптоматику, это может привести к:
- нарушению функционирования печени (цирроз), почек, сердца, легких (в некоторых случаях в этих органах даже происходят необратимые патологические изменения);
- панкреатиту;
- холециститу;
- холелитиазу;
- дисбактериозу кишечника.
Нарушение печеночных функций приводит к дефициту важных для организма человека микроэлементов. Как следствие, происходят сбои в работе сердца, что провоцирует развитие гипертонии, варикоза, проблем со зрением. Параллельно гепатоз печени приводит к ослаблению иммунной системы, что становится причиной частых простуд, инфекционных заболеваний бактериальной или грибковой этиологии.
Диагностика
Схема комплексной диагностики при подозрении на жировой гепатоз печени включает в себя проведение:
- ультразвуковой диагностики, которая дает возможность уловить эхопризнаки патологического процесса и зафиксировать увеличение печени в размерах;
- компьютерной томографии, помогающей выявить зоны поражения тканей печени;
- магнитно-резонансной томографии;
- биопсии печени – забора образца печеночной ткани для дальнейшего исследования в лаборатории. Процедура болезненная, поэтому проводится только после предварительного введения обезболивающего препарата. Выявление жировых клеток в биоптате является абсолютным подтверждением предварительного диагноза.
Несмотря на высокую информативность биопсии, проводить ее в некоторых ситуациях нельзя. Касается это, прежде всего, пациентов с плохой свертываемостью крови, поэтому перед назначением диагностической процедуры обязательно выполняется исследование крови на свертываемость.

Лечение жирового гепатоза
Лечение жирового гепатоза печени может проводиться как амбулаторно, так и в условиях стационара, в гастроэнтерологическом отделении. Обязательным мероприятием является оценка алиментарного статуса и назначение диетотерапии. В отдельных ситуациях именно соблюдение диеты позволяет избавиться от опасного заболевания.
Суть диеты заключается, прежде всего, в ограничении потребления животных жиров до 100-100 г в сутки. Большое значение имеет включение в рацион продуктов, обогащенных необходимыми организму больного витаминами и микроэлементами.
При жировом гепатозе проводится преимущественно консервативная терапия. Она подразумевает применение липотропных препаратов, направленных на устранение жировой инфильтрации печени. В этом случае используют витамин В9, В6, В12, липоевую кислоту и эссенциальные фосфолипиды.
Чтобы уменьшить воздействие инсулинорезистентности, необходимо корректировать и тщательно следить за массой тела пациента. Даже незначительная потеря веса (5-10%) значительно улучшает его самочувствие, и благотворно сказывается на процессе углеводного и жирового метаболизма.
Минимальная недельная потеря веса составляет 400 г, максимальная – 700 г. Если допустить более быстрое снижение массы тела, это может не принести пользу, а только навредить, вызвав стремительное прогрессирование жирового гепатоза, развитие почечной недостаточности или образование камней в желчном пузыре, либо его протоках. Чтобы предотвратить появление конкрементов, прописываются препараты на основе урсодезоксихолевой кислоты.
Чтобы стимулировать процесс активного фосфорилирования в мышцах, которые способствуют утилизации жирных кислот, пациенту назначается курс ЛФК. Физические упражнения также помогают повысить чувствительность рецепторов к воздействию инсулина. Для устранения инсулинорезистентности проводится лечения медпрепаратами – тиазолидининдионами и бигуанидами.
Еще одним высокоэффективным направлением лечения при жировом гепатозе печени является гиполипидемическая терапия. Но о полной безопасности статинов при данном заболевании говорить нельзя, поскольку такие препараты сами способны разрушать печеночные клетки.
Чтобы нормализовать функции больного органа, назначаются гепатопротекторы. Целесообразным является применение витамина Е, урсодезоксихолевой кислоты, бетаина, таурина.
На сегодняшний день проводятся многочисленные исследования эффективности применения пентоксифиллина и блокаторов рецепторов ангиотензина для лечения гепатоза.
Народные средства
Использование народных средств для лечения гепатоза необходимо обговорить с врачом-гастроэнтерологом. При данном заболевании эффективными будут такие рецепты:
- При сильной тошноте и тяжести в правом подреберье полезно пить чай с мятой или мелиссой.
- Для стимуляции оттока желчи и нормализации работы печени и желчного пузыря используется отвар или настой расторопши пятнистой (молочного чертополоха). Средство также помогает восстановить гепатоциты, и ускоряет процесс синтеза белков.
- Настой мяты перечной. 1 ст. л. измельченных сухих листьев мяты перечной залить 100 г кипятка и оставить настаиваться под крышкой на всю ночь. Утром средство процедить, и поделить на 3 равные части. Каждую порцию следует выпивать за четверть часа до приема пищи.
- Настой из плодов шиповника. 50 г ягод залить 0,5 л кипятка, емкость накрыть крышкой и оставить средство настаиваться на ½ суток. Готовое лекарство профильтровать и пить по трети стакана 3 раза в день.
Можно приготовить специальных печеночный сбор, в котом необходимо смешать:
- траву зверобоя, подорожника, репейника и мушеницы в равных соотношениях (по 3 части);
- листья бессмертника и элеутерококка – по 2 части;
- цветки ромашки аптечной – 1 часть.
Все компоненты тщательно перемешать, после чего 1 ложку сбора залить 200-250 мл кипятка и настоять полчаса. Затем процедить, и принимать 3 раза в день до еды.

Питание и диета
Диеты, которая была бы оптимальной для всех без исключения пациентов, не существует. Больным гепатозом, прежде всего, следует уменьшить количество потребляемых за сутки калорий. Следует ограничить, (а лучше и вовсе отказаться) употребление продукции, обогащенной насыщенными жирными кислотами. Их следует заменить продуктами питания, в которых содержатся мононенасыщенные или полиненасыщенные липиды (молоко, рыбий жир, оливковое масло и пр.).
Сбалансированность питания
Важно соблюдать строгое соотношение потребляемых белков, жиров и углеводов. Оно должно быть 1:1:4 соответственно.
60% от всех потребляемых белков должны составлять протеины животного происхождения. 20-25% от всех жиров должны составлять различные растительные масла – источники большого количества полиненасыщенных жирных кислот.
Для сбалансирования углеводов необходимо рассчитывать соотношение крахмала, клетчатки, пектинов и сахаров. Последние можно получить из овощей, фруктов, ягод, молочной продукции, меда.
Важно помнить о необходимости ежедневного употребления пищи, богатой витаминами и минералами.
Режим питания
Режимом питания принято обозначать количество и частоту приемов пищи. Здоровым людям рекомендуется есть 3-4 раза в день каждые 4-5 часов. Пациентам с заболеваниями органов ЖКТ – по 5-6 раз в день.
Питание при болезнях печени
При гепатозе необходимо отказаться от жирной и высококалорийной пищи. В меню пациента должны доминировать белковые продукты, а также достаточное количество жидкости. Питаться нужно дробно, маленькими порциями – это обеспечит нормальную работу органов пищеварительного тракта (в т. ч. и печени).
В меню необходимо включить:
- овощи в любом виде – отваренном, свежем, паровом;
- молочные супы;
- супы без мяса;
- несоленые и неострые сорта сыров;
- отварные яйца (не чаще раза в день);
- молоко и молочные продукты;
- паровой омлет;
- творог (обезжиренный);
- каши из манной, рисовой, гречневой или овсяной крупы;
- обезжиренные кефиры и йогурты;
- несладкий чай.
Параллельно необходимо напрочь отказаться от:
- мясных блюд;
- жирных сортов мяса и рыбы;
- свежего чеснока и лука;
- бобовых;
- томатов;
- грибов;
- редиса;
- консервов;
- соленых блюд;
- копченостей;
- жирного творога и сметаны.
Диета разрабатывается врачом индивидуально для каждого пациента.
Профилактика
Несмотря на то, что жировой гепатоз печени легко поддается лечению, лучше приложить всех усилий, чтобы не допустить его развития. Для этого следует не только отказаться от тяжелой пищи и вредных привычек, необходимо следить за массой тела, питанием и состоянием здоровья органа. А этого можно достичь только при регулярном прохождении профилактических обследований у врача.
Прогноз
Точно определенная причина и своевременно начатое лечение гепатоза делают прогнозы на выздоровление максимально благоприятными для пациента.
Однако если имеет место первый тип наследственного синдрома Криглера-Найяра, в этом случае у больного могут развиться тяжелые осложнения, вплоть до летального исхода. Остальные же типы наследственного печеночного гепатоза имеют благоприятный прогноз.


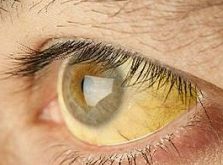

С нашим современным питанием и образом жизни вообще неудивительно, что ожирение печени возникает, циррозы и т.д. Я для того, чтобы это меня не затронуло-гепатрин детокс курсами принимаю. Ну и за питанием стараюсь следить хотя бы изредка, пусть это и не так просто.. Слава богу, что все в порядке у меня…
иешМ