 Брадикардией называется снижение частоты сердечных сокращений (ЧСС), сопровождающееся урежением пульса.
Брадикардией называется снижение частоты сердечных сокращений (ЧСС), сопровождающееся урежением пульса.
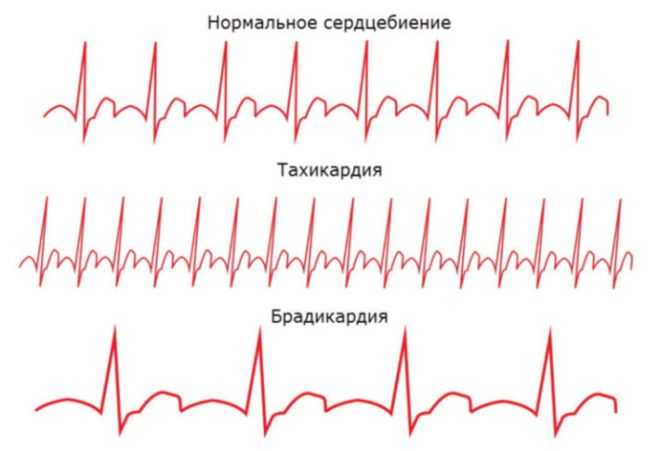
Нормальным считается пульс, колеблющийся в диапазоне от 60 до 90 ударов в минуту. Если у человека ЧСС меньше 60 единиц, то такое состояние обозначается термином «брадикардия». В переводе с греческого он обозначает: bradys — медленный и kardia — сердце.
Снижение пульса не всегда говорит о наличии патологии — оно вполне может быть вариантом физиологической нормы. Например, брадикардия часто фиксируется у людей, профессионально занимающихся спортом, а также у лиц с «крепким сердцем».
Что это такое?
Брадикардия является разновидностью сердечной аритмии, при которой ЧСС опускается до значений ниже 60 ударов в минуту. Нормой она считается только у тренированных людей, а у лиц, не занимающихся спортом, она чаще всего является одним из признаков сердечной патологии.
Для такого нарушения характерно появление резкой слабости, полуобморочных состояний, синкопе, кардиалгии, холодного пота, головокружений и перепадов артериального давления. При стабильно пониженном пульсе, равном 40 ударам в минуту, может развиться сердечная недостаточность.
Лечение в этом случае может потребовать внедрения электрокардиостимулятора.
Причины развития
Урежение пульса может быть спровоцировано, как внешними факторами, так и патологическими причинами. Поэтому можно говорить об экзогенном и эндогенном генезе такого отклонения.
Физиологическая брадикардия
Если замедление пульса носит физиологический характер, то оно не является опасным. Скорее всего, оно вызвано:
- умеренным переохлаждением или длительным нахождением человека в условиях повышенной влажности и температуры — такие обстоятельства буквально заставляют организм перейти в режим «сохранения энергии»;
- биологическим старением: у пациентов старше 60-летнего возраста в области сердца начинают формироваться «островки» из соединительной ткани; помимо этого, происходит замедление метаболизма, поэтому и сердце начинает функционировать медленнее;
- воздействием на рефлекторные зоны (например, при надавливании на глазные яблоки, или при ношении галстука оказывается воздействие на блуждающий нерв, что приводит к кратковременному замедлению сердечного ритма);
- тренированностью организма: у профессиональных спортсменов левый сердечный желудочек постепенно увеличивается в размерах, поэтому сердце может снабжать организм необходимым количеством крови даже при сниженном количестве сокращений);
- ночным сном — когда организм находится в расслабленном состоянии, ему не нужен большой запас энергии; следовательно, и сердце, и другие органы могут «отдохнуть»;
- физическим или умственным переутомлением: при таких состояниях организм переходит в «режим экономии», чтобы сохранить как можно больший запас энергии.
Физиологическая брадикардия не требует лечения, поскольку не является опасной для здоровья, и не приводит к кислородному голоданию сердца и головного мозга. Но при стабильно сниженной ЧСС, наблюдающемся у пациентов старше 60-65 лет или спортсменов, необходим тщательный врачебный контроль. В этом случае следует обратиться к кардиологу.
Патологическая брадикардия
Если замедление пульса вызвано различными заболеваниями, то оно уже опасно для здоровья. Патологическую брадикардию могут спровоцировать:
- Сердечные заболевания. Так, подобное отклонение часто возникает при ИБС, инфаркте миокарда, очаговом или диффузном кардиосклерозе, эндокардитах, миокардитах. Еще одной причиной брадикардии является синдром Морганьи-Адамса-Стокса.
- Прием определенных медикаментов. Замедление пульса может быть связано с неправильным приемом или передозировкой бета-адреноблокаторами, Хинидином, сердечными гликозидами, морфином, Аденозином, Амисульпридом и др. Такое состояние является жизнеугрожающим, а также крайне опасным для здоровья пациента.
- Отравление. Прежде всего, речь идет о воздействии токсических веществ на организм — свинца, никотина или его кислоты, фосфорорганических элементов, наркотиков и пр. Эти соединения оказывают негативное воздействие на тонус симпатической и парасимпатической нервных систем, следовательно, происходит поражение клеток проводящей системы сердца и миокарда. Следствием такого влияния становится нарушение сердечного ритма.
- Гипертонус парасимпатической нервной системы. Он может возникнуть на фоне неврозов, депрессивных расстройств, язвенной болезни, образования опухолей средостения, ЧМТ, геморрагического инсульта, повышенного ВЧД и пр. Опухоли головного мозга и перенесенные хирургические вмешательства на шее, голове или в области средостения тоже могут привести к замедлению сердечных сокращений.
- Некоторые виды инфекционных патологий. Обычно такие болезни сопровождаются тахикардией, но брюшной тиф, сепсис тяжелой степени и несколько видов вирусного гепатита могут стать причиной урежения пульса. Такое же воздействие оказывают и инфекционные патологические процессы, характеризующиеся затяжным течением.
- Гипотиреоз. Это эндокринное заболевание, сопровождающееся гипофункцией щитовидной железы. При таком отклонении происходит снижение уровней Т3 и Т4 — главных гормонов ЩЖ, и повышение показателей тиротропина (ТТГ). Также при данном процессе нарушается, а именно, замедляется метаболизм. Происходит нарушение сердечного ритма, ЧСС снижается. Поначалу брадикардия носит эпизодический характер, но со временем, если не лечить гипотиреоз, она станет постоянной.
Патологическая брадикардия является опасной для здоровья, поэтому ее необходимо обязательно лечить. В противном случае произойдет нарушение кровоснабжения сердца и головного мозга, что повлечет за собой более тяжелые последствия.

Классификация
По механизму развития брадикардию разделяют на:
- Синусовую. Такая брадикардия развивается по причине гипоактивности синусового сердечного узла.
- Несинусовую. Данный тип брадикардии связан с блокадой передачи электрических импульсов между следующими сердечными узлами:
- синусным и синоатриальным;
- синоатриальным и атриовентрикулярным узлами.
Для самого пациента вид брадикардии не имеет значения, поскольку оба они сопровождаются одинаковой симптоматикой. Но для врача эта информация важна, поскольку в зависимости от типа нарушения подбирается соответствующая терапия.
В зависимости от причины возникновения, брадикардия бывает:
- Физиологической. Такой симптом может возникнуть у совершенно здорового человека, и стать следствием воздействия определенных факторов (они были описаны ранее). Такое нарушение наблюдается примерно у 25% абсолютно здоровых мужчин.
- Фармакологической (медикаментозной). Замедление пульса происходит по причине приема определенных медпрепаратов.
- Патологической. Брадикардия этого типа проявляется на фоне сердечнососудистых и некоторых других заболеваний.
Патологическая брадикардия может протекать в острой или хронической форме. Острая брадикардия отличается внезапностью развития, высокой степенью выраженности симптомов, связанных с патологическими отклонениями, так или иначе травмирующими сердце. Хроническая форма данного нарушения может проявляться в течение многих лет, и связана с серьезными нарушениями деятельности ССС или органов, оказывающих на нее непосредственное влияние.
Патологическая брадикардия может быть;
- интракардиальной, возникающей на фоне сердечных болезней;
- экстракардиальной, развивающейся вследствие нарушения деятельности других органов или систем, косвенно влияющих на работу ССС.
В зависимости от степени выраженности симптомов брадикардию подразделяют на:
- выраженную, когда пульс опускается ниже 40 уд./мин.;
- умеренную, при которой ЧСС колеблется в диапазоне от 40 до 50 уд./мин.;
- легкую, для которой характерной является ЧСС, равная 50 — 60 уд./мин.
Умеренная и легкая брадикардия не приводит к нарушению кровообращения в сердце и головном мозге. Однако этого нельзя сказать о выраженном урежении пульса, которое свидетельствует о том, что сердце не справляется со своими функциями, и не обеспечивает поступление достаточного объема крови в сосуды. Вследствие такого отклонения у пациента наблюдается побледнение кожи и слизистых оболочек, предобморочное состояние или обмороки, а также судороги.
Симптомы и первые признаки
Легкая и умеренная брадикардия практически никак не проявляется, поскольку не вызывает нарушения кровообращения. Первые тревожные признаки возникают тогда, когда пульс опускается до 40 ударов минуту или ниже.
При таких обстоятельствах пациенты могут страдать от таких симптомов брадикардии:
- головокружений;
- слабости;
- полуобморочного состояния;
- затрудненного дыхания;
- усталости;
- болей в грудной клетке;
- перепадов артериального давления;
- обмороков;
- расстройства памяти;
- нарушений концентрации внимания;
- ухудшения мыслительной функции;
- кратковременных зрительных расстройств.
Степень выраженности симптомов брадикардии в целом зависит от интенсивности нарушения гемодинамики.
Снижение частоты сердечных сокращений отражается на деятельности головного мозга. Вследствие нарушения сократительной функции миокарда происходит развитие гипоксии (кислородного голодания) ее результатом становится возникновение судорог и обмороков (продромы Морганьи-Адемса-Стокса). Их длительность может колебаться от нескольких секунд до 1 минуты.
Такие приступы, сопутствующие брадикардии, считаются самыми опасными, поскольку они чреваты внезапной остановкой дыхания. Ввиду этого при возникновении подобных симптомов больному необходимо оказать экстренную помощь.
В чем опасность заболевания?
Если уменьшение ЧСС незначительное, то никакой угрозы здоровью оно не несет. Однако стабильно уреженный пульс может говорить о начале развития какого-то заболевания, и вполне возможно, что болезнь эта поражает сердце. Хотя не редкостью является и брадикардия, вызванная нарушениями деятельности других органов (например, щитовидной железы).
При интенсивной выраженности синусовой брадикардии значительно возрастает вероятность внезапной остановки сердца. Подобное отклонение сопровождается не только ухудшением сократительной деятельности миокарда, но и частыми обморочными состояниями. Если болезнь приобретает злокачественное течение, угрожающее жизни больного, рекомендуется установка кардиостимулятора.
Диагностика
Брадикардию, не сопровождающуюся выраженной клинической картиной, можно выявить при помощи ЭКГ. Если же у больного наблюдаются признаки такого отклонения, то заподозрить его наличие врач может во время проведения опроса. Для подтверждения своих опасений доктор может измерить пульс пациента.
На основании собранного анамнеза и первичного осмотра кардиолог (или специалист другого профиля — в зависимости от причины снижения ЧСС) может назначить проведение:
- ЭКГ. На электрокардиограмме отмечается снижение ЧСС до показателей менее 60 ударов в минуту. Параллельно с ним фиксируется синдром слабости синусового узла или блокада. Наряду с брадикардией могут быть также выявлены ишемия миокарда и гипертрофия предсердий или желудочков.
- Суточного мониторинга ЭКГ при помощи специального устройства — холтера. Суть его работы заключается в том, что он через равные промежутки времени (например, каждые 15, 30 или 45 минут) снимает показатель ЭКГ, и записывает результаты на внутреннюю память. Во время расшифровки данных с устройства врач сможет понять, были ли зафиксированы случаи брадикардии, и если да, то, в какое время.
- УЗИ сердца. Диагностическая процедура помогает оценить сократительную функцию миокарда и выявить структурные изменения в сердце, способные привести к брадикардии (и не только).
- Теста с физической нагрузкой, который помогает определить адаптационные способности организма во время физической активности. Чаще всего прибегают к велоэргометрии и тредмил тесту.
- Электрофизиологического исследования. Выполняется оно преимущественно чрезпищеводным путем. Такая манипуляция помогает вызвать и зафиксировать брадикардию, если этого не удалось сделать при помощи ЭКГ или суточного мониторинга. Проводится в том случае, если результаты вышеуказанных исследований находятся в рамках нормы, но пациент жалуется на присутствие ранее перечисленных симптомов.
- Коронарографии. Такая процедура позволяет изучить состояние коронарных артерий, и оценить кровообращение в них, определить их проходимость и выявить их поражение атеросклеротическими бляшками.
- МРТ сердца. Процедура проводится только по показаниям, и направлена на выявление органических поражений сердечных тканей с уточнением расположения патологических очагов.
Как лечить брадикардию?
Перед началом лечения важно точно определить характер болезни. Если брадикардия имеет физиологические причины, то в лечении она не нуждается. Этого нельзя сказать о патологическом снижении ЧСС, которое может быть опасным для здоровья и жизни пациента.
Фармакологическая стимуляция сердечного ритма может понадобиться только в том случае, если присутствуют и другие симптомы, характерные для этого состояния. Решение о проведении терапевтических мероприятий принимает терапевт, кардиолог или специалист другого профиля (в зависимости от причины нарушения). От самолечения в данном случае следует отказаться, поскольку важно не устранить сам симптом, а полностью искоренить его причину.
Брадикардия требует обязательного лечения в случае наличия у больного:
- головокружений;
- предобморочного состояния, заканчивающегося обмороком;
- артериальной гипотензии;
- частых приступов сниженного пульса;
- временного снижения трудоспособности;
- хронических патологий, одним из симптомов которого является брадикардия;
- стабильно низкого пульса (менее 40 единиц).
Цель лечения во всех этих случаях, прежде всего, заключается в поддержании нормального кровообращения и снижении риска развития осложнений. Обычно терапия проводится в амбулаторных условиях.
Но если имеют место серьезные болезни сердца или других внутренних органов, и они сопровождаются брадикардией, может потребоваться госпитализация больного. Только после этого проводится дообследование и разработка схемы лечения.
Консервативное лечение: какие таблетки назначают при брадикардии?
Фармакотерапия является весьма эффективной в борьбе с таким нарушением, как брадикардия. Медикаментозные препараты нормализуют деятельность сердца, стимулируют кровообращение, предотвращают возникновение других симптомов и осложнений.
Важным моментом в фармакологическом лечении брадикардии является усиление сердечных сокращений и повышение АД, поскольку именно такие меры необходимы для стабилизации процесса кровообращения. Все лекарства должны назначаться исключительно врачом. Неправильное применение медикаментов может привести к тяжелым нарушениям сердечного ритма.
К тому же брадикардия вполне может быть симптомом другого заболевания, которое самостоятельно пациент распознать не сможет. В этом случае применение медикаментов, повышающих пульс, будет неэффективным, или даже опасным (в зависимости от точной причины снижения ЧСС). Поэтому самолечение с применением любых препаратов должно быть исключено.
Список препаратов, применяющихся при брадикардии:
| Наименование препарата | Фармакологическое действие | Рекомендуемая доза |
| Атропин | Данный препарат относится к группе холиноблокаторов. Препятствует возбуждению парасимпатической нервной системы. Тонус блуждающего нерва сужается и ЧСС растет. | 0,6 — 2,0 мг 2 — 3 раза в сутки. Вводится внутривенно или подкожно. |
| Изопреналин (внутривенно) |
Данные препараты являются одними из аналогов адреналина. Они ускоряют и усиливают ЧСС через стимуляцию адренергических рецепторов в миокарде и повышение тонуса симпатической нервной системы. | 2 — 20 мкг на 1 кг веса пациента в минуту до стабилизации ЧСС. |
| Изопреналин внутрь (в виде таблеток) |
2,5 — 5 мг 2 — 4 раза в день. | |
| Изадрин (внутривенно) |
0,5 — 5 мкг в минуту до стабилизации ЧСС. | |
| Изадрин (сублингвально — под язык) |
2,5 — 5 мг до полного рассасывания 2 — 3 раза в день. | |
| Эуфиллин | Данный препарат относится к бронходилатирующим (расширяющим бронхи) средствам, но обладает множеством эффектов, полезных при брадикардии. Он увеличивает и усиливает ЧСС, а также улучшает доставку кислорода в ткани. | 240 — 480 мг внутривенно, медленно (не быстрее, чем за 5 минут), 1 раз в день. |
Принимать лекарства нужно по мере необходимости, то есть, при развитии очередного приступа брадикардии. Иногда врач может порекомендовать прием этих средств в течение определенного периода времени — недели, месяца и т. д.
Если брадикардия носит вторичный характер, пациенту могут быть назначены и другие мепрепараты. Выбор лекарств напрямую зависит от причины недомогания. Например, при патологиях щитовидной железы проводится гормонотерапия, направленная на нормализацию выработки органом биологически активных веществ. Как только первопричина брадикардии будет выявлена и устранена, замедленный сердечный ритм должен восстановиться самостоятельно.
Народные средства
Для борьбы с единичными приступами, или купирования острых состояний брадикардии используются такие средства народной медицины:
- Водный настой бессмертника. 20 г сухой травы залить 0,5 л кипятка и настоять в темном месте в течение нескольких часов. Перелить в бутылочку с дозатором и принимать по 20 капель 2 — 3 раза в день. Не стоит пить лекарство вечером — после 19.00.
- Отвар из корзинок татарника. 100 г сухого сырья залить 1 л кипятка и прокипятить на медленном огне 10 — 15 минут. Накрыть крышкой и настоять еще полчаса. Готовый отвар охладить, процедить и пить по 15 мл перед каждым приемом пищи.
- Спиртовой настой лимонника китайского. 1 часть свежих плодов растения залить 10 частями спирта или качественной водки. Настаивать в темном месте в стеклянной емкости в течение суток, затем процедить. Готовое лекарство в количестве 5 мл нужно добавлять в чай или кипяченую воду. Пить 2 — 3 раза в день. В напиток разрешается добавлять мед или сахар.
- Отвар из листьев тысячелистника. 20 г сухой травы растения заварить стаканом кипятка и прокипятить в течение 10 минут. Настоять до охлаждения и отфильтровать. Принимать по 10 — 15 мл 3 — 4 раза в сутки.
Образ жизни
Легкая брадикардия, которая не оказывает негативного влияния на общее состояние человека, не требует кардинальных изменений образа жизни. Достаточно только правильно питаться, выполнять посильные физические нагрузки и сбалансировать режим труда и отдыха.
Если же состояние отличается более серьезным течением и сопровождается приступами МЭС, необходимо избегать стрессов и физических перегрузок.
При снижении ЧСС в любом случае полезным будет употребление в пищу:
- грецких орехов;
- пасты из лимона, меда и чеснока;
- отвара тысячелистника.
Эти продукты благотворно влияют на сократительную функцию миокарда, значительно повышая ее.
Пациентам с сердечнососудистыми заболеваниями необходимо отказаться от вредных привычек, и соблюдать диету с низким содержанием калорий. Важно регулярно осуществлять прогулки на свежем воздухе, заниматься спортом с упором на кардионагрузки (если нет противопоказаний).
При брадикардии у беременных женщин возможность выносить и родить ребенка напрямую зависит от причины расстройства. Легкая брадикардия не оказывает негативного воздействия на кислородное снабжение плода. Если беременная женщина принимает какие-либо препараты, она должна обязательно обсудить возможность продолжения терапии со своим врачом.

Прогноз для жизни
Физиологическая и легкая брадикардия имеет благоприятные прогнозы. Если же данное состояние спровоцировано патологиями, то прогноз будет зависеть от исхода лечения основной болезни, ее общим течением и степенью тяжести.
К примеру, проводимая при гипотиреозе ЗГТ помогает поддерживать нормальный уровень тиреоидных гормонов в организме. В этом случае частота приступов брадикардии значительно снижается. Следовательно, прогнозы для пациента улучшаются.
Для больных с сердечной недостаточностью, находящейся в терминальной стадии, прогноз неблагоприятный. Это объясняется не только самим течением патологии, но и невозможностью проведения операции по вживлению кардиостимулятора.
Профилактика
Для предотвращения развития и рецидива брадикардии необходимо:
- своевременно и полностью лечить органические патологии сердца;
- заниматься профилактикой и терапией экстракардиальных болезней, способных спровоцировать снижение ЧСС;
- правильно, и только вместе с лечащим врачом подбирать лекарства, нормализующие сердечный ритм, и принимать их строго по схеме, разработанной доктором;
- исключить воздействие на организм факторов, провоцирующих нарушения в деятельности миокарда.
Это очень простые правила, соблюдение которых снизит риск возникновения брадикардии, а также исключит развитие осложнений.






В моем случае брадикардия имеет возрастной характер, в 60+ трудно оставаться здоровым. Но доктор сказал, вылечить можно, было бы желание. После месяца соблюдения всех предписаний и рекомендаций (диета+кардиоактив таурин+сердечный чай) появились заметные улучшения. Надеюсь, смогу окончательно справиться с заболеванием.
У отца на фоне химиотерапии такие проблемы начались. Чтобы работу сердца наладить ему химиотерапевт посоветовал курс капельниц неотона прокапать. Вроде наладилось все, перестал жаловаться на боли и одышка ушла, что тоже плюс.
Вообще — это страшно, когда пульс замирает, хотя некоторые с таким годами живут и вроде все ничего.
Сколько себя помню, у меня с юношеских лет брадикардия…но только в последнее время это стало доставлять неудобства. В частности для того чтобы сосудами всё было в порядке принимаю ледис формулу больше чем поливитамины. Там в составе рутин и кверцетин… таким образом можно не переживать что сердечко пострадает.